
Accueil / Actualités / Actu-Diéta
Journée mondiale du diabète
Diabète et sports, adapter l’alimentation et/ou les traitements
- Dominique Antoine
L’activité physique et/ou sportive est un pilier incontournable dans la prévention et le traitement du diabète de type 2 et devrait également occuper une place importante dans la vie des personnes diabétiques de type 1.
À l’occasion de la journée mondiale du diabète, le GDD (Groupement des Diététiciens en Diabétologie) fait un focus sur le sport.
Alors sport pour tous ? Toute activité physique est-elle une activité sportive ? Quels bénéfices ? Quelles recommandations ? Quelles précautions ?
Dominique Antoine, diététicienne agréée SPF Santé Publique, Erasme CUB, présidente du Conseil Diététique AD, responsable du GDD.
Comment définir une activité physique et une activité sportive ?
Par activité physique on entend tout mouvement produit par la contraction des muscles qui entraîne une dépense énergétique au-dessus de la balance énergétique de repos. Exemples : aller chercher son journal à pied à la librairie, tondre le gazon, pousser ses petits enfants à la balançoire, passer l’aspirateur, prendre les escaliers plutôt que l’ascenseur.
Par activité sportive on entend toutes activités physiques pratiquées selon des règles se présentant sous forme de jeux ou d’exercices individuels ou collectifs de façon autonome ou encadrée au sein d’associations sportives ou en salles de remise en forme. Exemples : courir, faire de la randonnée, du vélo, de la natation. On distingue celles d’intensité modérée (jeux de plein air, sports d’équipe, judo à l’entraînement, cyclotourisme, etc.) de celles d’intensité élevée comme les sports de compétition (ski de fond, course prolongée, compétition de natation, course en compétition, compétition de tennis, etc.).
Ces définitions sont importantes pour l’adaptation de l’alimentation et des doses d’insuline en fonction du degré de sollicitation des muscles mis en jeu et de la durée de l’activité.
Les diverses recommandations
- Les recommandations de l’OMS par classe d’âge (2011) :
- Les recommandations du PNNS : au minimum 30 minutes de marche active par jour
Les bénéfices pour la santé
Une activité physique régulière permet de prévenir l’apparition du diabète de type 2. Plusieurs études1, 2, 3, 4, 5, 6 ont démontré une réduction de plus de 50% de l’incidence de ce type de diabète chez des personnes à risque métabolique élevé.
Chez la personne diabétique de type 2 présentant un excès pondéral, voire une obésité, les bénéfices de la pratique d’une activité physique ou d’une activité sportive d’intensité modérée se traduiront par une amélioration des glycémies et de l’hémoglobine glyquée (l’HbA1C). En effet, un exercice structuré (effectué dans une structure permettant une surveillance par des professionnels de santé comme les kinés par exemple) en endurance ou de renforcement musculaire ou les deux associés, réalisé pendant au moins 12 semaines, entraîne une diminution moyenne du taux d’HbA1C de 0,6% à 0,8%. Lorsque la durée des exercices dépasse les 150 minutes par semaine, cette baisse peut même atteindre 0,9%1, 2, 3, 4, 5, 6 .
Outre l’effet bénéfique sur l’HbA1C, la santé cardiovasculaire s’améliore avec notamment un impact favorable sur la pression artérielle et le taux de triglycérides.
L’activité physique diminue également la résistance à l’insuline (qui caractérise le diabète de type 2) par une diminution de la graisse viscérale.
Quelles précautions pour quel type de diabète et pour quel type d’activité physique ?
Le risque majeur attendu chez les personnes diabétiques lors de la pratique d’une activité physique est l’apparition des hypoglycémies. La stabilité de la glycémie pendant et après l’activité dépend de la triade suivante :
1.
2.
3.
Bonne adaptation du traitement ;
Bonne adaptation de l’alimentation (avant-pendant-après l’effort) et de l’hydratation ;
Durée et intensité de l’effort.
Quelles glycémies avant l’effort ?
Quelles sont les recommandations diététiques ?
Des adaptations de traitement seront proposées ainsi que l’ajout de collations glucidiques. Celles-ci sont une bonne ligne de conduite dans la gestion des glycémies, néanmoins elles doivent être adaptées au cas par cas et par le patient lui-même pour être validées.
Les recommandations diététiques pour la personne diabétique qui « bouge simplement » (activité physique légère) : il n’y a pas de précaution particulière sauf celle d’avoir toujours du sucre ou du Dextro Energy® sur soi.
Dans la majeure partie des cas, il est inutile de prendre une collation avant ce type d’activité. Cependant selon la durée (plus de 60 minutes) de l’activité même légère, la prise d’une collation à 10 ou 15g de glucides peut s’avérer utile.
Les recommandations diététiques pour le sportif diabétique en général
Les efforts doivent se porter sur l’hydratation et les apports en glucides. Il est primordial d’entamer l’activité physique avec une réserve en glycogène optimale au niveau du foie et du muscle. Celui-ci sera redistribué au cours de l’activité sous forme de glucose sanguin de façon à maintenir la glycémie la plus stable possible. Or les réserves de glycogène ne peuvent se constituer qu’à partir d’aliments source de glucides complexes (pain, pâtes, riz, pommes de terre, etc.). Le repas qui précède l’activité physique doit donc contenir ces aliments et doit être en outre le moins gras possible de manière à ne pas « alourdir » le sportif.
L’hydratation sert à compenser les pertes hydriques liées, entre autres, à la transpiration. Le choix de boire de l’eau « nature » ou des boissons pour sportifs dépend à nouveau de la durée et de l’intensité de l’activité sportive.
Contrôler sa glycémie à l’arrêt du sport et répéter ce contrôle plus tardivement (6 à 8h après) est conseillé pour prévenir une hypoglycémie éventuelle et surtout éviter une hypoglycémie nocturne.
En effet durant ce délai, la glycémie a tendance à descendre car l’effet hypoglycémiant de l’activité physique perdure plusieurs heures après l’arrêt de celle-ci. Prendre une collation glucidique peut dès lors s’avérer nécessaire.
Les recommandations diététiques du sportif diabétique pour un effort intense
L’ascension d’un col de montagne à vélo, courir les 20km de Bruxelles, courir un marathon, etc. sont des efforts définis comme intenses (> 75% FCM (Fréquence Cardiaque Maximale)) **.
De bons aménagements diététiques permettent d’améliorer les performances, de maintenir la glycémie dans les objectifs pendant l’effort et de prévenir les hypoglycémies après celui-ci.
Il faut renforcer les réserves musculaires et hépatiques en glycogène, cibler des apports en glucides et prévoir une hydratation correcte.
Plus l’effort est long et/ou intense, plus la prise d’une boisson/collation riche en glucides sera nécessaire.
**La FC est le nombre de battements effectué par le cœur en 1 minute. On estime que chez l’adulte, au repos, la FC normale est comprise entre 60 et 100 battements/minute.
La FCM est le nombre maximum de battements que le cœur peut effectuer en 1 minute. Théoriquement, cela se calcule de la manière suivante :
· Pour une femme : 226- âge (ex. à 50 ans, 226-50=176)
· Pour un homme : 220- âge
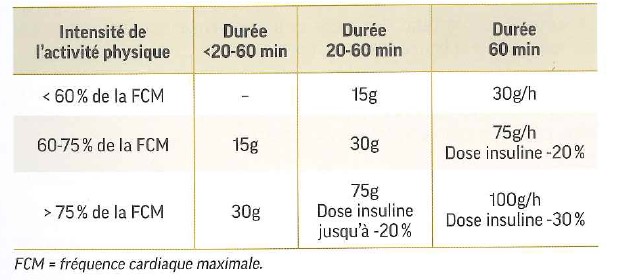
FCM : fréquence cardiaque maximale. 60% : seuil de début d’essoufflement. 75% seuil de net essoufflement.
AVANT L’EFFORT (intense)
Le dernier repas doit se faire idéalement 3 heures avant le début de l’épreuve et doit contenir au minimum 100g de glucides.
Il pourrait se composer de :
- 300g de pâtes cuites avec un blanc de poulet et une banane ;
- OU une demi baguette (au jambon par exemple) avec une banane et un yaourt aux fruits sucré ;
- OU 4 crêpes au sucre avec une banane.
Ce repas doit être riche en glucides, pauvre en graisses et normo-protéiné.
PENDANT L’EFFORT (intense)
Les recommandations sont de +/- 60g de glucides par heure d’effort. Ces glucides seront apportés par
- Les collations (gels, barres de céréales glucidiques – pas protéinées, fruits secs, etc.) ;
- Les boissons, comme de « l’eau améliorée » (eau additionnée de sucre et d’une pincée de sel).
Recette maison :
Ou
Ou
Dans le commerce :
1/2l d’eau + 1/2l de jus fruits (sauf raisin) + 1 pincée de sel
2/3l d’eau + 1/3l de jus de raisin + 1 pincée de sel
1l d’eau + 6 à 7 càs de grenadine+ 1 pincée de sel
Boissons énergétiques ou pour sportif : Aquarius® (attention pas « zéro »), Power Rade® ou Isostar Fast Hydratation®
Les boissons idéales comprennent entre 4 et 8% de sucres
APRES L’EFFORT (intense)
Mesurer sa glycémie après l’arrêt de l’activité physique et plus tardivement (jusque 6 à 8 h après) est indispensable pour prévenir l’hypoglycémie.
Pour la récupération et la reconstitution du glycogène alimentaire une collation glucidique accompagnée d’une source de protéines est recommandée, par exemple :
- 1 berlingot de lait de soja + 8 Petit Beurre ;
- 1 berlingot de lait + 1 poignée de raisins secs ;
- 1 berlingot de lait chocolaté + 1 banane ;
- 1 yaourt à boire + 2 madeleines.
Le sport peut-il être hyperglycémiant ?
Contre toute attente et dans certaines situations particulières, oui.
Les exercices de renforcement musculaire ou encore les exercices brefs et intenses ou les sports pratiqués en compétition peuvent générer la sécrétion d’adrénaline, hormone connue pour son effet hyperglycémiant. Pour illustrer ce phénomène, il est parfois conseillé pour contrer l’effet hypoglycémiant de l’activité physique de terminer celle-ci par un sprint bref et intense qui serait potentiellement hyperglycémiant.
Quelques propositions de collations à utiliser selon l’intensité et la durée de l’activité physique
Collations à 10g de glucides
2 Petit Beurre
1 biscuit croquant aux fruits type Sultana, Grany (15g)
3 biscuits Barquette aux fraises/abricots (15g)
3 biscuits Rachel
Collations à 15g de glucides
3 craquottes Lu + fromage maigre
1 tranche de pain d’épices (25g)
1 barre de céréales au chocolat Nestlé FITNESS 23G°
1 Choco As (20g)
Collations à 20g de glucides
1 paquet de Parovita (33g)
1 sandwiche (40g) avec fromage ou charcuterie maigre
3 biscottes (25g) avec fromage à tartiner
Collations à 25g de glucides
1 tranche de pain (35g) avec 1 càc de confiture ordinaire (10g)
1 biscuit Gâteau d’écolier (35g)
Collations à 30g de glucides
1 paquet de biscuits croquants aux fruits type Sultana, Grany (45g)
2 tranches de pain d’épices (46g)
1 banane moyenne
Quelles mesures prendre en cas de traitement par médicaments antidiabétiques ?
Conclusions et recommandations
Si l’activité physique ou sportive a un bénéfice certain dans la prévention du diabète de type 2 et dans l’amélioration de l’HbA1C dans les diabètes connus, certaines recommandations sont indispensables pour que cette pratique reste un plaisir et ne soit pas source d’hypoglycémies :
- La durée et l’intensité de l’activité physique et/ou sportive vont déterminer l’adaptation du traitement (diminuer les doses d’insuline rapide qui précèdent l’activité, arrêter la pompe, ne pas suspendre la prise d’ADO), la prise de glucides (à quel moment, en quelles quantités et avec quel Index Glycémique ?) ;
- Ne pas commencer une activité physique si les glycémies sont supérieures à 250mg/dl, et contrôler dans ce cas les corps cétoniques ;
- Ne pas injecter l’insuline dans un muscle sollicité lors de l’activité physique ;
- Des recommandations existent en termes d’adaptation des traitements et de l’alimentation mais c’est la personne diabétique elle-même qui devra se faire sa propre expérience.
Bibliographie
1/Tuomilehto J, Lindström J, Eriksson JG et al. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med 2001;344:1343-50.
2/Lindström J, Ilanne-Parikka P, Peltonen M et al. Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study. Lancet 2006;368:1673-9.
3/Knowler WC,Barrett-Connor E, Fowler SE et al. Reduc-tion in the incidence of type 2 diabetes with lifestyle inter-vention or metformin. N Engl J Med 2002;346:393-403.
4/Eriksson KF, Lindgärde F. Prevention of type 2 (non-insulin-dependent) diabetes mellitus by diet and physical exercise. The 6-year Malmö feasibility study. Diabetologia 1991;34:891-8.
5/Pan XR, Li GW, Hu YH et al. Effects of diet and exer-cise in preventing NIDDM in people with impaired glucose tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care 1997;20:537-44.
6/Ramachandran A, Snehalatha C, Mary S, Mukesh B, Bhaskar AD, Vijay V. The Indian Diabetes Prevention Programme shows that lifestyle modification and metformin prevent type 2 diabetes in Asian Indian subjects with impaired glucose tolerance (IDPP-1). Diabetologia 2006;49:289-97.
7/Présentation de Godefroid, C. (2019). L’activité physique, un outil pour prévenir le diabète de type 2. Rencontres de diabétologie. Association Belge du Diabète.
8/Présentation de Pieters, S. (2013). L’assiette adaptée à l’activité physique du diabétique
9/Présentation de Lamotte, M. (2014). Activité physique, alimentation, psychologie. Comment les intégrer dans une approche globale. RML b.
10/Association Belge du Diabète. (2017). Guide du diabète, mieux comprendre pour mieux gérer. Bruxelles, Belgique : Dr J.C. Daubresse
11/Documents éducatifs Saint Luc Bouge
Les actualités
Partageons nos connaissances.















